Ultimo Aggiornamento 19 Ottobre 2024
La retinopatia diabetica è una complicanza del diabete che deriva da danni ai vasi sanguigni del tessuto sensibile alla luce nella parte posteriore dell’occhio (retina). In un primo momento, la retinopatia diabetica può non causare alcun sintomo o solo lievi problemi di vista. Alla fine, comunque, la retinopatia diabetica può portare a cecità.
La retinopatia diabetica può svilupparsi in tutti coloro che hanno diabete di tipo 1 o diabete di tipo 2. Più a lungo si ha una glicemia anomala, e maggiore sarà la probabilità di sviluppare la retinopatia diabetica.
Per proteggere la vista, bisogna prendere sul serio la prevenzione. Iniziare quindi, controllando attentamente il livello di zuccheri nel sangue e la pianificazione di una visita oculistica annuale.
Sintomi
E’ possibile avere la retinopatia diabetica e non saperlo. In realtà, è raro avere sintomi sopratutto nelle fasi iniziali della retinopatia diabetica.
Come la condizione progredisce, i sintomi possono includere:
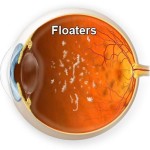
- Macchie scure o stringhe della vista (mosche volanti)
- Offuscamento della vista
- Visione fluttuante
- Zone scure o vuote della vista
- Visione notturna debole
- Vsione dei colori alterata
- Perdita della vista
- La retinopatia diabetica di solito colpisce entrambi gli occhi.
Una attenta gestione del diabete è il modo migliore per prevenire la perdita della vista.
Cause
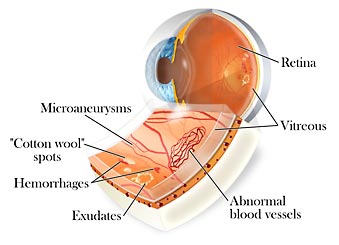
Troppo zucchero nel sangue può danneggiare i piccoli vasi sanguigni (capillari) che nutrono la retina. Ciò può provocare la retinopatia diabetica e la perdita della vista. Elevati livelli di zucchero nel sangue possono colpire anche il cristallino, creando visione offuscata.
La retinopatia diabetica è generalmente classificata come precoce o avanzata.
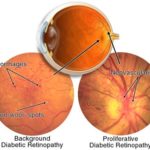
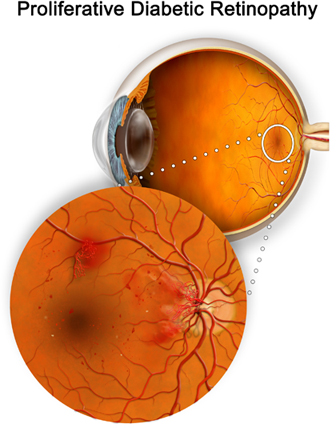
- Retinopatia diabetica lieve. La retinopatia diabetica proliferativa è il tipo più comune di retinopatia diabetica. Può essere descritta come lieve, moderata o grave. In questa retinopatia, le pareti dei vasi sanguigni nella retina si indeboliscono. Piccoli rigonfiamenti sporgono dalle pareti creando a volte perdite di liquidi e sangue nella retina.
- Retinopatia diabetica avanzata. La retinopatia diabetica proliferante è il tipo più grave di retinopatia diabetica. In questo caso, vasi sanguigni anomali crescono nella retina. Se i nuovi vasi sanguigni interferiscono con il normale flusso del fluido degli occhi, la pressione può accumularsi nel bulbo oculare, causando il glaucoma. Questo può danneggiare il nervo ottico.
Fattori di rischio
Retinopatia diabetica può colpire ovviamente chi ha il diabete. Il rischio è maggiore se:
- Si ha scarso controllo del livello di zucchero nel sangue
- Si ha la pressione alta
- Colesterolo alto
- Si è gravide
- Si fuma
Maggiore è il tempo che si passa con una glicemia non controllata, maggiore è il rischio è di sviluppare la retinopatia diabetica.
Complicazioni
La retinopatia diabetica comporta la crescita abnorme di vasi sanguigni nella retina. Le complicazioni possono portare a gravi problemi di vista:
- Emorragia del vitreo. Nei casi più gravi, il sangue può riempire la cavità vitrea e bloccare completamente la vista. L’emorragia del vitreo di solito non causa la perdita permanente della vista.
- Distacco della retina. I vasi sanguigni anomali associati con retinopatia diabetica stimolano la crescita di tessuto cicatriziale, che può tirare la retina dalla parte posteriore dell’occhio. Ciò può causare macchie galleggianti nella vista(mosche), lampi di luce perdita della vista.
- Glaucoma.
- Cecità.
Diagnosi
La retinopatia diabetica è diagnosticata con un esame effettuato dopo dilatazione della pupilla. Per questo esame, l’oculista metterà delle gocce negli occhi che manterranno le pupille dilatate per diverse ore. Questo consente al medico di avere una visuale migliore dell’interno dell’occhio.
Durante l’esame, l’oculista cercherà:
- Presenza o assenza di una cataratta
- Vasi sanguigni anormali
- Gonfiore, sangue o depositi di grasso nella retina
- Crescita di nuovi vasi sanguigni e tessuto cicatriziale
- Sanguinamento nella sostanza gelatinosa che riempie il centro dell’occhio (vitreo)
- Distacco della retina
- Anomalie nel nervo ottico
Inoltre, l’oculista può:
- Prova la vista
- Misurare la pressione oculare per verificare presenza di glaucoma.
Fluorangiografia
Il medico può fare un test della retina chiamato fluorangiografia. In primo luogo, il medico si dilaterà le pupille. Poi il medico inietterà un colorante speciale nel braccio. Il medico può utilizzare le immagini per individuare i vasi sanguigni che sono chiusi, suddivisi o le perdite di fluido, ovviamente il liquido è un mezzo di contrasto.
Tomografia a coerenza ottica
L’oculista può anche richiedere una tomografia a coerenza ottica. Questo test fornisce immagini della sezione trasversale della retina.
Trattamenti
Il trattamento per la retinopatia diabetica, dipende dal tipo di retinopatia diabetica e dalla sua gravità.
Retinopatia diabetica in fase iniziale
Se si dispone di retinopatia diabetica non proliferativa, potrebbe non essere necessario il trattamento. Tuttavia, saranno necessari screening continui per monitorare la situazione.
Se non si ha un buon controllo dello zucchero nel sangue, è necessario lavorare con il diabetologo, per scoprire le eventuali misure aggiuntive per controllare meglio il diabete. La buona notizia è che quando la retinopatia diabetica è in fase lieve o moderata, un buon controllo dello zucchero nel sangue può rallentare la progressione della retinopatia diabetica.
Retinopatia diabetica avanzata
Se si ha una retinopatia diabetica proliferativa, è necessario un immediato trattamento chirurgico.
- Trattamento laser focale. Questo trattamento laser, conosciuto anche come fotocoagulazione, può fermare o rallentare la fuoriuscita di sangue e fluidi negli occhi.
- Trattamento laser scatter. Questo trattamento laser, può ridurre i vasi sanguigni anomali.
- Vitrectomia. Questa procedura può essere usata per rimuovere il sangue dal centro dell’occhio (vitreo), così come qualsiasi tessuto cicatriziale sulla retina.
La chirurgia spesso rallenta o arresta la progressione della retinopatia diabetica, ma non la cura. Poiché il diabete è una condizione permanente, futuri danni alla retina e la perdita della vista sono comunque possibili.
I ricercatori stanno studiando nuovi trattamenti per la retinopatia diabetica, compresi i farmaci che possono aiutare a prevenire la formazione di vasi sanguigni anomali. Alcuni di questi farmaci vengono iniettati direttamente nell’occhio.
Retinopatia diabetica. National Eye Institute. http://www.nei.nih.gov/health/diabetic/retinopathy.asp. Accessed Jan. 5, 2015.
Solomon SD, et al. Retinopatia diabetica: una dichiarazione posizione dell’American Diabetes Association. diabete 2017; 40: 412.
Fraser CE, et al. Retinopatia diabetica: classificazione e caratteristiche cliniche. https://www.uptodate.com/contents/diabetic-retinopathy-classification-and-clinical-features
Retinopatia diabetica. Associazione americana Optometrics. http://www.aoa.org/patients-and-public/eye-and-vision-problems/glossary-of-eye-and-vision-conditions/diabetic-retinopathy?sso=y. Accessed Jan. 5, 2015.
Complicazioni agli occhi American Diabetes Association. http://www.diabetes.org/living-with-diabetes/complications/eye-complications/. Accessed Jan. 5, 2015.
Fraser CE, et al. Retinopatia diabetica: prevenzione e trattamento. https://www.uptodate.com/contents/search. Accesso 17 marzo 2018.
Leitgeb RA, et al. Tomografia a coerenza ottica Doppler. Progressi nella ricerca retinica e oculare. 2014; 41: 26.
4 passi per gestire il diabete per tutta la vita. Programma nazionale di educazione al diabete. http://ndep.nih.gov/publications/publicationdetail.aspx?pubid=4. Accesso effettuato il 6 gennaio 2015