Ultimo Aggiornamento 12 Gennaio 2018
La sindrome di Cushing si verifica quando il corpo è esposto a livelli elevati di cortisolo per lungo tempo. La causa più comune della sindrome di Cushing, è l’uso di farmaci corticosteroidi per via orale. La condizione può verificarsi anche quando il corpo produce troppo cortisolo .
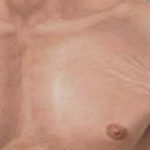
Troppo cortisolo può produrre alcuni dei segni caratteristica della sindrome di Cushing – una gobba grasso tra le spalle, un viso rotondo, e smagliature rosa o viola sulla pelle. La sindrome di Cushing può anche tradursi in alta pressione sanguigna, perdita ossea e, a volte, il diabete.
I trattamenti per la sindrome di Cushing possono aiutare a riportare la produzione di cortisolo alla normalità e migliorare i sintomi. Prima si inizia il trattamento, e maggiori saranno le possibilità di recupero.
 Sintomi e segni
Sintomi e segni
I segni ed i sintomi della sindrome di Cushing variano molto.
I comuni segni e sintomi sono:
- Aumento di peso e depositi di tessuto adiposo, soprattutto intorno alla schiena e la parte mediana superiore, e tra le spalle (gobba)
- Smagliature sulla pelle delle cosce addome, petto e braccia di colore rosso roseo
- Facilità agli ematomi
- Lenta guarigione di tagli, punture di insetti e infezioni
- Acne
Le donne con sindrome di Cushing possono sperimentare:
- Irsutismo
- Periodi mestruali irregolari o assenti
Gli uomini con sindrome di Cushing possono sperimentare:
- Diminuzione della libido
- Diminuzione della fertilità
Altri segni e sintomi includono:
- Fatica
- Debolezza muscolare
- Depressione, ansia e irritabilità
- Perdita di controllo emotivo
- Difficoltà cognitive
- Ipertensione o peggioramento della stessa
- Intolleranza al glucosio
- Mal di testa
- Perdita di materiale osseo
Se si stanno assumendo farmaci corticosteroidi per il trattamento di una condizione, come l’asma, l’artrite o malattie infiammatorie intestinali, è bene consultare un medico per effettuare delle valutazioni.
Cause
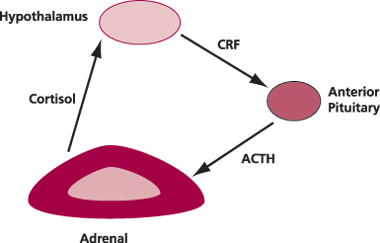
La sindrome di Cushing è il risultato di livelli eccessivi di cortisolo. Il sistema endocrino è composto da ghiandole che producono ormoni, come il cortisolo, che regolano i processi di tutto il corpo.
Le ghiandole surrenali producono una serie di ormoni, tra cui il cortisolo. Il cortisolo svolge una varietà di ruoli nel corpo. Ad esempio, il cortisolo aiuta a regolare la pressione sanguigna e mantiene il sistema cardiovascolare in salute. Inoltre aiuta il corpo reagisce allo stress e regola il modo in cui si metabolizzano, proteine, carboidrati e grassi nella dieta . Tuttavia, quando il livello di cortisolo è troppo alto , si può sviluppare la sindrome di Cushing.
Il ruolo dei corticosteroidi
La sindrome di Cushing può svilupparsi per cause esogene. Assunzione di farmaci corticosteroidi ad alte dosi per un periodo prolungato può provocare la sindrome di Cushing. Questi farmaci, come il prednisone, hanno gli stessi effetti del cortisolo prodotto dal corpo.
Il medico può prescrivere corticosteroidi per il trattamento di malattie infiammatorie, come l’artrite reumatoide, il lupus e l’asma, o per evitare il rigetto di un organo trapiantato. Poiché le dosi necessarie per il trattamento di queste condizioni sono spesso più elevate rispetto alla quantità di cortisolo di cui il corpo ha bisogno di norma ogni giorno, è facile che accadano gli effetti collaterali da eccesso di cortisolo.
Le persone possono anche sviluppare Cushing da corticosteroidi iniettabili – per esempio, ripetute iniezioni di dolori articolari, borsiti e mal di schiena.
Sovrapproduzione propria del corpo
La condizione può anche essere dovuta alla sovrapproduzione di cortisolo, quindi causa endogena. Ciò si può verificare per una produzione in eccesso di una o entrambe le ghiandole surrenali, o dalla sovrapproduzione dell’ormone adrenocorticotropo (ACTH), che normalmente regola la produzione di cortisolo. In questi casi, la sindrome di Cushing può essere collegata a:
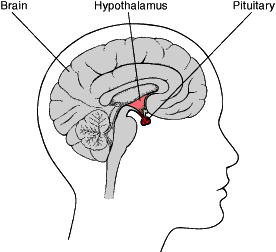
Un tumore della ghiandola pituitaria. il tumore della ghiandola pituitaria, situata alla base del cervello, che secerne un eccesso di ACTH, che a sua volta stimola le ghiandole surrenali a produrre più cortisolo. Questa forma della sindrome , si chiama malattia di Cushing. Essa si verifica molto più spesso nelle donne ed è la più comune forma di sindrome di Cushing endogena.
ACTH-secernenti tumore ectopico. Raramente, quando un tumore si sviluppa in un organo che normalmente non produce ACTH, il tumore inizia a secernere questo ormone in eccesso, con conseguente sindrome di Cushing. Questi tumori, che possono essere benigni o maligni, si trovano di solito nel polmone, del pancreas, nella tiroide o nella ghiandola del timo.
Ghiandole surrenali . In alcune persone, la causa della sindrome di Cushing è un eccesso di secrezione di cortisolo, che non dipende dalla stimolazione da ACTH ma è associata a disturbi delle ghiandole surrenali. Il più comune di questi disturbi è un tumore canceroso della corteccia surrenale, chiamato adenoma surrenalico. I tumori della corteccia surrenale sono rari, ma possono causare la sindrome di Cushing pure. I tumori maligni delle ghiandole surrenali sono rari, e talvolta producono cortisolo in eccesso.
Sindrome di Cushing familiare. Raramente, le persone ereditano una tendenza a sviluppare tumori in una o più delle loro ghiandole endocrine, influenzando così i livelli di cortisolo e che causano la sindrome di Cushing.
Complicazioni
Se non si riceve un tempestivo trattamento per la sindrome di Cushing, altre complicanze possono verificarsi, come ad esempio:
- La perdita ossea (osteoporosi), che può portare a fratture ossee inusuali, come ad esempio fratture costali e le fratture delle ossa dei piedi
- Ipertensione
- Diabete
- Frequenti infezioni
- Perdita di massa muscolare e forza
- Quando la causa della sindrome di Cushing è un tumore ipofisario , a volte può condurre ad altri problemi.
Diagnosi
La sindrome di Cushing può essere difficile da diagnosticare, soprattutto quella endogena.
- Il medico effettuerà un esame fisico, cercando i segni della sindrome di Cushing. Si può sospettare la sindrome di Cushing, se ci sono i segni classici, come l’arrotondamento del viso , un blocco di tessuto adiposo tra le spalle e il collo , una pelle con molti lividi e smagliature.
- Gli esami delle urine e del sangue. Questi test misurano i livelli di ormoni nelle urine e nel sangue e mostrano se il corpo sta producendo troppo cortisolo . Per il test delle urine, potrebbe essere chiesto di raccogliere le urine nel corso di un periodo di 24 ore.
- Cortisolo sono significativamente in calo la sera. Analizzando i livelli di cortisolo da un piccolo campione di saliva raccolta a tarda notte, i medici possono vedere se i livelli di cortisolo sono troppo alti, suggerendo una diagnosi di Cushing.
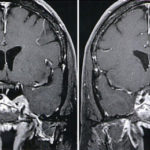
- Radiografie. La TAC o la risonanza magnetica possono fornire un ottimo mezzo per individuare e per rilevare anomalie, come i tumori.
- Poiché tali prove possono aiutare il medico a diagnosticare la sindrome di Cushing, possono anche escludere condizioni mediche con segni e sintomi simili. Ad esempio, la sindrome dell’ovaio policistico, un disordine ormonale nelle donne con ingrossamento delle ovaie.
Trattamenti e farmaci
I trattamenti per la sindrome di Cushing sono volti a ridurre il livello di cortisolo nel corpo. Il trattamento migliore dipende dalla causa della sindrome. Le opzioni di trattamento comprendono:
- Ridurre l’uso di corticosteroidi. Se la causa della sindrome di Cushing è l’uso di farmaci corticosteroidi, il medico può essere in grado di mantenere segni e sintomi sotto controllo riducendo il dosaggio del farmaco per un periodo di tempo.
Non bisogna mai ridurre la dose di farmaci corticosteroidi o smettere di prenderli da soli. Farlo solo sotto la supervisione del medico.
- Chirurgia. Se la causa della sindrome di Cushing è un tumore, il medico può consigliare la completa rimozione chirurgica. I tumori ipofisari sono generalmente rimossi da un neurochirurgo, il quale può eseguire la procedura attraverso il naso.
- La radioterapia. Se il chirurgo non può eliminare completamente un tumore ipofisario, di solito prescrive la radioterapia che può essere utilizzata in congiunzione con l’operazione. Inoltre, le radiazioni possono essere utilizzate nelle persone che non sono candidati adatti per la chirurgia.
- Farmaci. Alcuni farmaci possono essere usati per controllare la produzione di cortisolo quando la chirurgia e la radioterapia non funzionano. I farmaci possono essere utilizzati anche prima dell’intervento chirurgico in persone con uno stadio molto avanzato della sindrome. I medici raccomandano la terapia farmacologica prima di un intervento per migliorare i sintomi e ridurre i rischi chirurgici.
Se nessuna di queste opzioni di trattamento è efficace, il medico può raccomandare la rimozione chirurgica della ghiandola surrenale (surrenectomia bilaterale).