Ultimo Aggiornamento 19 Ottobre 2024
Il diabete mellito è una malattia metabolica caratterizzata da un elevato livello di zucchero nel sangue ( glucosio ) questo fenomeno si verifica a causa di difetti della secrezione insulinica o da un problema del suo utilizzo. Il diabete mellito, comunemente indicato come il diabete è stato identificato in antichità come una malattia associata con la presenza di zuccheri nelle urine, e la perdita di massa muscolare .
Normalmente, i livelli di glucosio nel sangue sono strettamente regolati dall’insulina, un ormone prodotto dal pancreas.
L’insulina abbassa il livello di glucosio nel sangue. Quando la glicemia è alta (per esempio, dopo aver mangiato ), l’insulina è liberata dal pancreas per normalizzare il livello di glucosio. Nei pazienti con diabete, l’assenza o l’insufficiente produzione di insulina provoca iperglicemia.
Il diabete è una condizione medica cronica, il che significa che anche se può essere controllato, dura tutta la vita.
Sintomi
I sintomi piu’ comuni del diabete sono:
- Aumento della sete
- Minzione frequente
- Fame spesso incessante
- Inspiegabile perdita di peso
- Presenza di chetoni nelle urine
- Affaticamento
- Visione offuscata
- Lenta guarigione di ferite e piaghe
- Lieve pressione alta
- Infezioni frequenti, come le infezioni gengivali o la pelle e le infezioni vaginali o alla vescica
- Bocca secca
I primi sintomi del diabete non trattato sono legati ad elevati livelli di zucchero nel sangue, e la perdita di glucosio nelle urine. Dosi elevate di glucosio nelle urine possono causare un aumento della diuresi e portare a disidratazione . La disidratazione causa aumento della sete e un maggiore consumo di acqua.
L’incapacità dell’insulina di svolgere normalmente il suo compito, ha effetti sulle proteine e sul metabolismo dei grassi e carboidrati. L’insulina è un ormone anabolizzante, cioè, che favorisce lo stoccaggio di grassi e proteine.
Una assoluta carenza di insulina alla fine porta a perdita di peso nonostante l’aumento dell’appetito.
Alcuni pazienti diabetici non curati lamentano anche stanchezza, nausea e vomito .
I pazienti con diabete sono inclini a sviluppare infezioni della vescica , della pelle e delle mucose.
Le fluttuazioni dei livelli di glucosio nel sangue possono portare a visione offuscata . Livelli molto elevati di glucosio, possono portare a letargia e coma.
Cause
Nel diabete di tipo 1, il sistema immunitario, che combatte normalmente batteri dannosi o virus attacca e distrugge le cellule che producono insulina nel pancreas. Questo lascia l’organismo con poca insulina o proprio senza insulina. Invece di essere trasportato nelle cellule, lo zucchero si accumula nel sangue.
Il Tipo 1 pare sia causato da una combinazione di predisposizione genetica e fattori ambientali, ma esattamente quali fattori siano responsabili, non è ancora chiaro.
Prediabete e diabete di tipo 2
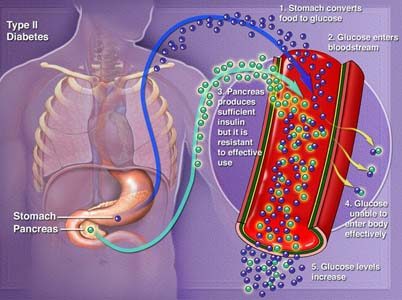
Nel pre-diabete, che può portare a diabete di tipo 2, e nel tipo 2, le cellule diventano resistenti all’azione dell’insulina, e il pancreas non è in grado di produrre insulina a sufficienza per superare questa resistenza. Invece di muoversi nelle cellule, lo zucchero si accumula nel sangue. Esattamente perché questo accade è incerto, anche se, come nel diabete di tipo 1, si ritiene che fattori genetici e ambientali giochino un ruolo nello sviluppo della malattia. Essere in sovrappeso è fortemente legato allo sviluppo del tipo 2, ma non tutte le persone con la malattia sono in sovrappeso.
Diabete gestazionale
Durante la gravidanza, la placenta produce ormoni per sostenere la gravidanza. Questi ormoni rendono le cellule più resistenti all’insulina. Come la placenta si sviluppa secerne una quantità maggiore di questi ormoni, rendendo ancora più difficile per l’insulina fare il suo lavoro.
Normalmente, il pancreas risponde producendo abbastanza insulina per superare questa resistenza. Ma a volte il pancreas non può tenere il passo. Quando questo accade, il glucosio soggiorna per troppo tempo nel sangue. Questo è il diabete gestazionale.
Complicazioni
Complicanze a lungo termine si sviluppano gradualmente. E quando si sviluppano alcune di queste sono:
- Malattie cardiovascolari. Il diabete aumenta drasticamente il rischio di vari problemi cardiovascolari, tra cui la malattia coronarica, angina, infarto, ictus e aterosclerosi. Con il diabete, si hanno maggiori probabilità di avere malattie cardiache o ictus.
- Danni ai nervi (neuropatia). lo zucchero in eccesso può danneggiare le pareti dei piccoli vasi sanguigni (capillari) che nutrono i nervi, soprattutto nelle gambe.
- Danno renale (nefropatia). Questo perché la malattia può danneggiare il delicato sistema di filtraggio dei reni.
- Danni agli occhi (retinopatia). Il diabete può danneggiare i vasi sanguigni della retina (retinopatia diabetica), e condurre alla cecità. Circa il 4 per cento delle persone con diabete hanno una retinopatia diabetica avanzata che influenza la capacità di vedere.
- Danni al piede. Danno ai nervi dei piedi aumentano il rischio di complicanze a seguito di tagli e vesciche possono diventare gravi infezioni.
- Malattie della pelle e della bocca. Il diabete rendere vulnerabili a problemi della pelle, comprese le infezioni batteriche e fungine.
- Disturbi del cervello. Recenti ricerche suggeriscono che alti livelli di zucchero nel sangue possono aumentare il rischio di malattia di Alzheimer nelle persone che hanno diabete di tipo 2 e un certo gene collegato allo sviluppo della malattia di Alzheimer. Tuttavia sono necessari ulteriori studi per confermare questa teoria
- Cancro. Le persone con diabete hanno un rischio maggiore di sviluppare alcuni tipi di cancro. Ma le ragioni non sono chiare.
Diabete gestazionale
La maggior parte delle donne che soffrono di diabete gestazionale partoriscono bambini sani. Tuttavia, se non vengono trattati i livelli di zucchero nel sangue, questi possono causare problemi per la madre e per il feto.
Complicazioni che possono verificarsi come conseguenza del diabete gestazionale:
- Macrosomia fetale. Può causare una crescita eccessiva del feto che spesso richiede un parto cesareo.
- Ipoglicemia fetale . A volte i bambini di madri con diabete gestazionale sviluppano un basso livello di zucchero nel sangue (ipoglicemia) poco dopo la nascita perché la loro produzione di insulina è elevata.
- Sindrome da distress respiratorio. Una condizione che può creare problemi con la respirazione del bambino
- Ittero. Questa colorazione giallastra della pelle si può verificare se il fegato del bambino non è abbastanza maturo per abbattere una sostanza chiamata bilirubina. Anche se l’ittero di solito non è un motivo di preoccupazione, un attento monitoraggio è importante.
- Rischio di diabete di tipo 2. I neonati di madri che hanno il diabete gestazionale hanno un rischio maggiore di sviluppare obesità e diabete di tipo 2 nel corso della loro vita.
- Decesso. Se non trattato il diabete gestazionale può provocare il decesso del bambino prima del parto o subito dopo.
- Preeclampsia. Questa condizione è caratterizzata da alta pressione sanguigna ed eccesso di proteine nelle urine. La preeclampsia può portare a complicanze gravi o addirittura fatali sia per la madre che per il bambino.
Cosa succede nel prediabete
- Il prediabete può trasformarsi in diabete di tipo 2.
Fattori di rischio
Fattori di rischio per il diabete dipendono dal tipo.
I fattori di rischio per il diabete di tipo 1
Anche se la causa esatta del diabete di tipo 1 è sconosciuta, probabilmente fattori genetici giocano un ruolo chiave . Il rischio di sviluppare diabete di tipo 1 aumenta se si dispone di un genitore o un fratello che ha diabete di tipo 1.
Altri fattori che possono aumentare il rischio includono:
- La presenza di determinati anticorpi. A volte i familiari di persone affette da diabete di tipo 1 sono testati per la presenza di anticorpi del diabete. Se si dispone di questi autoanticorpi, si ha un aumentato rischio di sviluppare diabete di tipo 1. Ma, non tutti coloro che hanno questi anticorpi sviluppano la malattia.
- Fattori dietetici. Una serie di fattori dietetici sono stati collegati ad un aumentato rischio di diabete di tipo 1, come il basso consumo di vitamina D, esposizione precoce al latte di mucca, o l’esposizione ai cereali prima dei 4 -7 mesi di età. Tuttavia, nessuno di questi fattori è stato dimostrato come causa diretta.
Prediabete e il diabete tipo 2
I ricercatori non capiscono fino in fondo perché alcune persone sviluppino questo problema, mentre altre no.
Tuttavia ecco i maggiori fattori di rishio:
- Peso. Il tessuto adiposo rende resistenti all’insulina. Più tessuto adiposo si ha peggio è
- Inattività. L’attività fisica aiuta a controllare il peso, ed utilizza il glucosio come energia, rendendo le cellule più sensibili all’insulina.
- Diabete in famiglia. Il rischio aumenta se un genitore o un fratello ha questa patologia.
- Età. Il rischio aumenta quando si invecchia.
- Diabete gestazionale. Aver sviluppato la malattia durante la gravidanza, aumenta il rischio di ammalarsi in futuro.
- La sindrome dell’ovaio policistico.
- Alta pressione sanguigna. L’ipertensione è legata ad un aumento del rischio di diabete di tipo 2.
- Livelli di colesterolo anomali. Se si dispone di bassi livelli di lipoproteine ad alta densità (HDL),il rischio di diabete di tipo 2 è più alto.
- Alti livelli di trigliceridi. Se i livelli di trigliceridi sono superiori a 250 mg / dL, aumenta il rischio di diabete.
Diagnosi
I sintomi del diabete di tipo 1 spesso appaiono improvvisamente e di solito sono la ragione per cui i livelli di zucchero nel sangue vengono controllati.
Esistono tuttavia delle linee guida che con certi parametri consigliano di effettuare esami di controllo. Test di screening sono consigliati per :
- Chiunque ha un indice di massa corporea superiore a 25 indipendentemente dall’età, o che ha fattori di rischio aggiuntivi
- Pazienti con la pressione sanguigna alta
- Chi conduce uno stile di vita sedentario
- Persone con una storia di sindrome dell’ovaio policistico
- Donne che hanno avuto una storia di diabete in gravidanza
- Soggetti con elevati di colesterolo
- Chi ha una malattia cardiaca
- Chi ha un parente stretto con il diabete.
Chiunque sopra i 45 anni dovrebbe iniziare i primi test di screening per verificare i livelli dello zucchero nel sangue, e poi, se i risultati sono normali, può ripeterlo ogni tre anni.
Tipo 1 e tipo 2
- Emoglobina glicosilata (A1C). Questo esame del sangue indica il livello medio di zucchero nel sangue negli ultimi due o tre mesi. Un livello di A1C pari al 6,5 per cento o superiore su due prove indica che si ha il diabete.
Se i risultati dei test A1C non sono coerenti, il test non è disponibile, o si hanno certe condizioni che possono rendere il test A1C imprecisoil medico può utilizzare i seguenti test per diagnosticare la malattia:
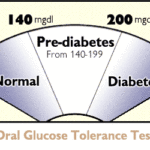
- Esame del sangue. Un campione di sangue viene prelevato in un momento casuale. Indipendentemente da quando si ha mangiato, una casuale livello di zucchero nel sangue di 200 milligrammi per decilitro (mg / dL) – 11.1 millimoli per litro (mmol / L) o superiore suggerisce il diabete.
- Esame del sangue a digiuno. Un livello di zucchero nel sangue tra 100 e 125 mg / dL (5,6 e 6,9 mmol / L) è considerato prediabete. Se si tratta di 126 mg / dL (7 mmol / L) o superiore su due prove separate, è diabete.
Se si sospetta il diabete di tipo 1 verrà effettuato un esame del sangue per cercare gli anticorpi della malattia. Inoltre, le urine saranno analizzate per cercare la presenza di chetoni, un sottoprodotto prodotto quando muscoli e tessuto adiposo vengono utilizzati per produrre energia.
Diabete gestazionale
Il medico potrebbe voler valutare i fattori di rischio per il diabete gestazionale nelle prime fasi della gravidanza.
Le persone ad alto rischio di diabete gestazionale per esempio sono coloro che hanno un indice di massa corporea (BMI) prima della gravidanza di 30 o superiore o che hanno un parente stretto con il diabete.
In casi di rischio medio di diabete gestazionale, un test di screening è facile che venga richiesto durante il secondo trimestre tra le 24 e 28 settimane di gravidanza.
Il medico può richiedere i seguenti esami:
- Test di somministrazione ora del glucosio. Il test si basa sul bere una soluzione di glucosio sciropposa. Un’ora più tardi, viene effettuato un esame del sangue per misurare il livello di zucchero nel sangue. Un livello di zucchero nel sangue al di sotto 130 a 140 milligrammi per decilitro (mg / dL), o 7,2 a 7,8 millimoli per litro (mmol / L), di solito è considerato normale, anche se può variare in cliniche o laboratori specifici. Se i livelli di zucchero nel sangue sono superiori al normale, significa che si ha un rischio maggiore di sviluppare la malattia durante la gravidanza.
- Test orale di tolleranza al glucosio. Un campione di sangue viene prelevato dopo alemno 8 ore di digiuno. Viene poi fatta bere una soluzione zuccherina, e dopo due ore viene eseguito un altro prelieveo del sangue. Un livello di zuccheri nel sangue inferiore a 140 mg / dl (7,8 mmol / L) è normale. A livello di zucchero nel sangue da 140 a 199 mg / dL (7,8-11 mmol / L) è considerato prediabete. Questo talvolta è indicato come tolleranza al glucosio (IGT).
Prediabete
I test clinici utilizzati per diagnosticare il prediabete sono i medesimi del diabete.
Complicazioni date da scarso controllo del diabete
Elevati livelli di zucchero nel sangue sono causa di una effettiva mancanza di insulina o di una carenza di insulina.
L’insulina è di vitale importanza per i pazienti con diabete di tipo 1 . Senza insulina, i pazienti sviluppano gravissimi livelli elevati di zucchero nel sangue. Questo porta ad un aumento del glucosio nelle urine, che a sua volta porta alla perdita eccessiva di liquidi e di elettroliti nelle urine.
La mancanza di insulina causa anche l’incapacità di conservare il grasso e le proteine . Questa disregolazione porta al rilascio di chetoni nel sangue. I chetoni creano acidità nel sangue, una condizione chiamata chetoacidosi diabetica (DKA).
I sintomi della chetoacidosi diabetica comprendono nausea, vomito e dolore addominale . Senza le cure mediche, i pazienti con chetoacidosi diabetica possono rapidamente andare in shock o in coma. In alcuni casi può subentrare il decesso.
La chetoacidosi diabetica può essere causata da infezioni, stress o da traumi, tutte cose che possono far aumentare il fabbisogno di insulina.
Nei pazienti con diabete di tipo 2, stress, infezioni, e farmaci (come i corticosteroidi) posono portare a livelli elevati di zucchero nel sangue . La disidratazione, e il grave innalzamento della glicemia nei pazienti con diabete di tipo 2 può portare ad un aumento della osmolalità del sangue (stato iperosmolare ). Questa condizione può portare al coma (coma iperosmolare). Un coma iperosmolare di solito si verifica nei pazienti anziani con diabete di tipo 2.
Ipoglicemia
Il termine ipoglicemia significa basso livello di zuccheri nel sangue. A volte, poco zucchero nel sangue può essere il risultato di un insufficiente apporto calorico o improvvisi sforzi fisici .
Il glucosio nel sangue è essenziale per il corretto funzionamento delle cellule cerebrali. Pertanto, poco zucchero nel sangue può portare problemi al sistema nervoso centrale presentando sintomi come:
- vertigini
- confusione
- debolezza
- tremori
L’effettivo livello di zucchero nel sangue a cui si manifestano questi sintomi varia da persona a persona, ma di solito si verifica quando gli zuccheri nel sangue sono inferiori a 65 mg / dl. Se non trattata, l’ipoglicemia può portare al coma, convulsioni e nel peggiore dei casi, il decesso cerebrale irreversibile.
La cura dell’ipoglicemia consiste nel somministrare del glucosio che sia assorbito rapidamente.
Questi includono le bevande contenenti glucosio, come il succo d’arancia, bevande analcoliche (non senza zucchero), o tavolette di glucosio in dosi di 15-20 grammi per volta (per esempio, l’equivalente di mezzo bicchiere di succo).
Se la persona diventa incosciente , il glucagone può essere somministrato per iniezione intramuscolare.
Il glucagone provoca il rilascio di glucosio dal fegato (ad esempio, promuove la gluconeogenesi). Il glucagone può salvare la vita e ogni paziente con diabete che ha una storia di ipoglicemia (in particolare quelli con insulina) dovrebbero avere un kit di glucagone.
Famiglie e amici di quelli con diabete devono essere istruiti su come somministrare il glucagone, dato che ovviamente i pazienti non saranno in grado di farlo da soli in una situazione d’emergenza.
Trattamenti e cure
Non importa che tipo di diabete si ha, mangiare una dieta sana, il mantenimento di un peso sano e un buon controllo sul livelli degli zucchero nel sangue sono le chiavi per la gestione del diabete.
Trattamenti per tutti i tipi di diabete
Una parte importante della gestione di tutti i tipi di diabete è mantenere un peso sano attraverso una dieta sana ed esercizio fisico:
- Mangiare sano. Contrariamente alla percezione popolare, non esiste una dieta del diabete. L’alimentazione del diabetico è fatta di cibi come frutta, verdura e cereali integrali, alimenti ad alto contenuto nutrizionale e basso contenuto di grassi e calorie. Anche gli alimenti zuccherati vanno bene una volta ogni tanto, fintanto che siano inclusi nel piano nutrizionale.
Tuttavia sopratutto all’inizio e in persone anziane, capire cosa e quanto mangiare può essere una sfida. Un dietista può aiutare a creare un piano alimentare che si adatti ai propri obiettivi di salute, preferenze alimentari e stile di vita. Questo può includere il conteggio dei carboidrati, soprattutto se si dispone di diabete di tipo 1.
- L’attività fisica. Tutti hanno bisogno di regolare esercizio aerobico, e le persone che soffrono di diabete non fanno eccezione. L’esercizio fisico abbassa il livello di zucchero nel sangue. L’esercizio fisico aumenta anche la sensibilità all’insulina, il che significa che il corpo ha bisogno di meno insulina per trasportare lo zucchero alle cellule. Discutere con il diabetologo quale tipologia di esercizi o attività fisica è indicata.
Diabete tipo 1 e Diabete di tipo 2
Il trattamento del tipo 1 comporta iniezioni di insulina o l’uso di una pompa di insulina, controlli frequenti di zucchero nel sangue e il conteggio dei carboidrati. Il trattamento del diabete di tipo 2 coinvolge principalmente il monitoraggio del glucosio nel sangue e farmaci per il diabete.
- Monitorare il livello di zucchero nel sangue. A seconda del piano di trattamento, si può controllare e registrare il livello di zuccheri nel sangue più volte alla settimana, oppure tre o più volte al giorno. Un attento monitoraggio è l’unico modo per assicurarsi che il livello di zuccheri nel sangue rimanga all’interno del target di riferimento. Le persone che ricevono la terapia con insulina possono scegliere di controllare i livelli di zucchero nel sangue con un monitor continuo della glicemia.
- Anche se si mangia in uno modo rigido, la quantità di zucchero nel sangue può cambiare in modo imprevedibile. Con l’aiuto del diabetologo si possono imparare come le variazioni del livello di zucchero nel sangue agiscono in risposta a cose come il cibo, l’attività fisica, farmaci, malattie, alcool, stress e fluttuazioni dei livelli ormonali.
- Oltre al monitoraggio quotidiano di zucchero nel sangue, il medico può raccomandare test A1C regolari per misurare il livello medio della glicemia negli ultimi due o tre mesi. Rispetto alle analisi del sangue tradizionali, il test A1C indica in maniera accurata quanto il piano di trattamento del diabete sta funzionando. Un elevato livello di A1C può segnalare la necessità di un cambiamento nel regime farmacologico o alimentare .
- Insulina. Chiunque abbia diabete di tipo 1 ha bisogno di terapia insulinica per sopravvivere. Tuttavia anche alcune persone affette da diabete di tipo 2 necessitano di terapia insulinica. Poiché gli enzimi dello stomaco interferiscono con l’insulina, l’insulina per via orale non è un’opzione per abbassare la glicemia. Spesso l’insulina viene iniettata tramite un ago sottile, una siringa o una penna da insulina.
- Una pompa ad insulina può anche essere un’opzione. La pompa è un dispositivo delle dimensioni di un telefono cellulare indossato sulla parte esterna del corpo. Un tubo collega il serbatoio di insulina ad un catetere che viene inserito sotto la pelle dell’addome. Questo microinfusore serve ad erogare importi specifici di insulina. Può essere regolato per fornire più o meno insulina a seconda pasti, livello di attività e livello di zuccheri nel sangue.
Molti tipi di insulina sono disponibili, compresa l’insulina ad azione rapida, insulina ad azione prolungata e le opzioni intermedie. A seconda delle esigenze, il medico può prescrivere una miscela di tipi di insulina da utilizzare durante il giorno e la notte.
- Farmaci per via orale. Alcuni farmaci per il diabete stimolano il pancreas a produrre e rilasciare più insulina. Altri inibiscono la produzione e il rilascio di glucosio dal fegato, il che significa che hanno bisogno di meno insulina per trasportare lo zucchero nelle cellule. Altri bloccano l’azione degli enzimi dello stomaco che scompongono i carboidrati o rendono i tessuti più sensibili all’insulina.
- Trapianti. In alcune persone che hanno il diabete di tipo 1, un trapianto di pancreas può essere un’opzione. Con un trapianto di pancreas di successo, non si ha più bisogno di terapia insulinica. Ma i trapianti non sono sempre di successo e queste procedure comportano gravi rischi.
- Chirurgia bariatrica. Anche se non è specificamente considerata un trattamento per il diabete di tipo 2, le persone con diabete di tipo 2 che hanno anche un indice di massa corporea superiore a 35 possono trarre beneficio da questo tipo di chirurgia. Le persone che sono già state sottoposte a bypass gastrico hanno visto significativi miglioramenti nei livelli di zucchero nel sangue.
Cure diabete gestazionale
Controllare il livello di zuccheri nel sangue è essenziale per mantenere la salute del bambino ed evitare complicazioni durante il parto. Oltre a mantenere una dieta sana ed esercizio fisico, il piano di trattamento può includere il monitoraggio del livello di zucchero nel sangue e, in alcuni casi, l’uso dell’insulina.
Trattare il prediabete
Nel prediabete, scelte di vita sane possono aiutare a portare il livello di zuccheri nel sangue alla normalità o almeno evitare di farlo progredire in diabete di tipo 2. Mantenere un peso sano attraverso l’esercizio e un’alimentazione sana può aiutare. L’esercizio fisico di almeno 150 minuti a settimana e una perdita dal 5 al 10 per cento del peso corporeo può impedire o ritardare il diabete di tipo 2.
A volte viene preso in considerazione l’uso di farmaci, come la metformina (Glucophage) e l’acarbose (Precose). I farmaci sono una opzione se si è ad alto rischio
In alcuni casi, i farmaci per controllare colesterolo e la pressione del sangue sono necessari. Il medico potrebbe prescrivere basse dosi di aspirina per aiutare a prevenire le malattie cardiovascolari.
Prevenzione
Il diabete di tipo 1 non può essere evitato. Tuttavia, le stesse scelte di vita salutari possono aiutre a prevenire il prediabete, il diabete di tipo2 e il diabete gestazionale.
- Mangiare cibi sani. Scegli alimenti a basso contenuto di grassi e calorie. Frutta, verdura e cereali integrali.
- Maggiore attività fisica. Almeno 30 minuti di attività fisica moderata al giorno. Basta anche solo camminare a passo sostenuto
- Perdere chili in eccesso. Se si è in sovrappeso, perdere anche il 5 per cento del peso corporeo può ridurre il rischio di svilupparela malattia.
Referenze
- Panoramica sul diabete https://www.webmd.com/diabetes/default.htm
- Cosa è il diabete? http://www.diabetesforecast.org/landing-pages/lp-what-is-diabetes.html
- Pancreas artificiale JDRF. http://www.jdrf.org/research/artificial-pancreas/.
- Vivere con il diabete http://www.diabetes.org/living-with-diabetes/
- Scuola di medicina di Harward – il diabete https://www.health.harvard.edu/topics/diabetes
- Cellule staminali e diabete https://hsci.harvard.edu/diabetes-0