Ultimo Aggiornamento 18 Gennaio 2018
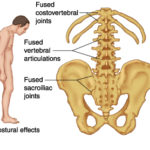
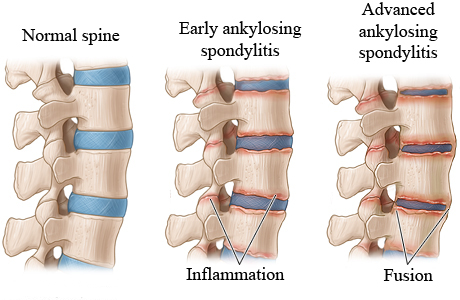
La spondilite anchilosante è una malattia infiammatoria che può causare la fusione di alcune delle vertebre nella colonna vertebrale. Questa fusione rende la colonna vertebrale meno flessibile e può risultare in una postura ingobbita in avanti. Un grave caso di spondilite anchilosante può rendere impossibile alzare la testa.
La spondilite anchilosante colpisce gli uomini più spesso delle donne. Segni e sintomi della spondilite anchilosante in genere iniziano nella prima età adulta. L’infiammazione può verificarsi anche in altre parti del corpo, come ad esempio gli occhi e le viscere.
Non esiste una cura per la spondilite anchilosante, ma i trattamenti possono ridurre il dolore e ridurre i sintomi.
Sintomi
I primi segni e sintomi della spondilite anchilosante possono includere dolore e rigidità nella parte bassa della schiena e fianchi, soprattutto la mattina dopo un periodo di inattività.
Questi sintomi possono verificarsi in modo graduale tnto da passare inosservati. Nel corso del tempo, i sintomi possono peggiorare, migliorare o interrompersi completamente a intervalli irregolari.
Le zone più frequentemente colpite sono:
- L’articolazione tra la base della colonna vertebrale e il bacino
- Le vertebre nella parte bassa della schiena
- I luoghi dove i tendini e legamenti si attaccano alle ossa, soprattutto nella spina dorsale, a volte lungo la parte posteriore del tallone
- Nella cartilagine tra sterno e costole
- Nell’anca e le articolazioni della spalla
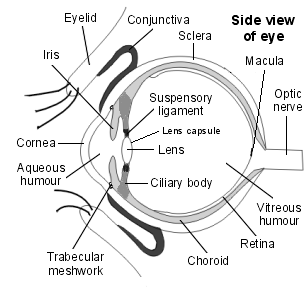
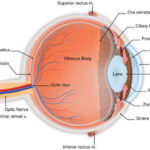
Consultare il medico se si dispone di dolore cronico e rigidità nella parte bassa della schiena e fianchi, o se fa male il petto. Chiedere immediatamente un medico se si sviluppano dolore oculare, sensibilità alla luce o visione offuscata.
Cause
La spondilite anchilosante non ha una causa specifica, anche se fattori genetici sembrano essere coinvolti. In particolare, le persone che hanno un gene chiamato HLA-B27 sono a rischio significativamente aumentato di sviluppare la spondilite anchilosante.
La spondilite anchilosante e l’infiammazione man mano che peggiorano, vengono a formano nuove zone ossee come tentativo da parte del corpo di guarire. Questo nuovo tessuto osseo cerca di colmare gradualmente il divario tra le vertebre e fonde poi le sezioni delle vertebre insieme. Le parti della colonna vertebrale diventano rigide e inflessibili. La fusione può anche irrigidire la gabbia toracica, restringendo la capacità polmonare e la funzione.
Fattori di rischio
- Maschi. Gli uomini hanno più probabilità di sviluppare la spondilite anchilosante rispetto alle donne.
- Età. L’esordio avviene di solito nella tarda adolescenza o all’inizio dell’età adulta.
- Ereditarietà. La maggior parte delle persone che hanno la spondilite anchilosante hanno il gene HLA-B27. Ma non tutte le persone che hanno questo gene sviluppano la spondilite anchilosante.
Complicazioni
La spondilite anchilosante non segue un percorso obbligato. La gravità dei sintomi e lo sviluppo delle complicanze variano molto da persona a persona.
Le complicazioni possono comprendere:
- Infiammazione degli occhi (uveite). Una delle complicanze più comuni di spondilite anchilosante è l’uveite che può causare una rapida insorgenza di dolore oculare, sensibilità alla luce e visione offuscata. Consultare il medico se si sviluppano questi sintomi.
- Fratture da compressione. Alcune persone sperimentano un assottigliamento delle ossa durante le prime fasi della spondilite anchilosante. Le vertebre indebolite possono crollare, aumentando la gravità della postura. Le fratture vertebrali a volte possono danneggiare il midollo spinale ed i nervi che passano attraverso la spina dorsale.
- Difficoltà respiratorie. Se la spondilite anchilosante colpisce le coste, le ossa fuse non possono muoversi quando si respira, e questo rende difficile gonfiare completamente i polmoni.
- Problemi cardiaci. La spondilite anchilosante può causare problemi all’aorta. L’aorta infiammata può allargarsi al punto da distorce la sua forma, ostacolando quindi la sua funzione.
Diagnosi
La diagnosi di spondilite anchilosante può essere ritardata se i sintomi sono lievi o se si attribuiscono erroneamente alcuni dei sintomi ai più comuni problemi alla schiena.
Radiografie
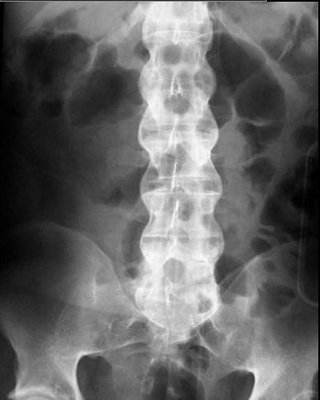
- Raggi X. I raggi X permettono al medico di controllare le modifiche nelle articolazioni e nelle ossa, anche se gli effetti caratteristici della spondilite anchilosante possono non essere evidente all’inizio della malattia.
- Tomografia computerizzata (TAC). La TAC fornisce maggiori dettagli, di quanto non faccia una semplice radiografia.
- La risonanza magnetica (MRI). La risonanza magnetica può visualizzare chiaramente i tessuti molli come la cartilagini.
Prove di laboratorio
Non esistono test di laboratorio specifici per identificare la spondilite anchilosante. Alcuni esami del sangue possono verificare la presenza di segni di infiammazione, ma l’infiammazione può essere causata da diversi problemi di salute. Il sangue può essere esaminato per cercare il gene HLA-B27, ma la maggior parte delle persone che hanno quel gene non hanno la spondilite anchilosante.
Trattamenti e cure
L’obiettivo del trattamento è quello di alleviare il dolore e la rigidità, prevenire o ritardare le complicanze e le deformità della colonna vertebrale.
Farmaci
Anti-infiammatori non steroidei (FANS), come ad esempio il naprossene (Aleve, Naprosyn) e indometacina (Indocin) sono i farmaci più comunemente utilizzati per il trattamento della spondilite anchilosante. Essi possono alleviare l’infiammazione, dolore e rigidità. Tuttavia, questi farmaci possono anche causare sanguinamento gastrointestinale.
Se i FANS non sono utili, il medico può suggerire fattore di necrosi tumorale (TNF)-bloccanti. Il TNF è una proteina che agisce come agente infiammatorio nella artrite reumatoide. Bloccanti del TNF indirizzano questa proteina per ridurre il dolore, rigidità, o gonfiore delle articolazioni. Essi sono somministrati iniettando il farmaco sotto la pelle o attraverso una linea endovenosa.
Esempi di inibitori del TNF includono:
- Adalimumab (Humira)
- Etanercept (Enbrel)
- Infliximab (Remicade)
- Golimumab (Simponi)
Bloccanti del TNF possono riattivare la tubercolosi latente e causare alcuni problemi neurologici.
Terapia
La terapia fisica può fornire una serie di vantaggi, dal sollievo dal dolore al miglioramento della forza fisica e flessibilità. Il medico può raccomandare di affidarsi ad un fisioterapista per imparare esercizi specifici.
Gli esercizi di stretching possono aiutare a mantenere la flessibilità delle articolazioni e conservare una buona postura. Inoltre, gli esercizi di respirazione specifici possono contribuire a sostenere e migliorare la capacità polmonare.
Man mano che le condizioni peggiorano, la parte superiore del corpo può cominciare a chinarsi in avanti. Un adeguato modo di dormire ed esercizi addominali e dorsali possono aiutare a mantenere la postura eretta.
Chirurgia
La maggior parte delle persone con spondilite anchilosante non hanno bisogno di un intervento chirurgico. Tuttavia, il medico può raccomandare un intervento chirurgico se si dispone di dolore, danno articolare, o se una articolazione dell’anca è talmente danneggiata che deve essere sostituita.
Prevenzione
Dato che i fattori genetici sembrano svolgere un ruolo chiave nella spondilite anchilosante, non è possibile prevenire la malattia. Tuttavia, essere a conoscenza di eventuali fattori di rischio personali può aiutare nella diagnosi precoce e nel trattamento. Un trattamento adeguato e precoce può alleviare il dolore e aiutare a prevenire o ritardare l’insorgenza di deformità fisiche.
Braveman SE. Spondilite anchilosante. In: Frontera WR, et al. Fondamenti di Medicina Fisica e Riabilitativa: disturbi muscoloscheletrici, dolore, e nella riabilitazione. 2nd ed. Philadelphia, Pa.: Saunders Elsevier, 2008. Consultato il 30 novembre, 2010.
Yu DT. Le manifestazioni cliniche della spondilite anchilosante negli adulti. http://www.uptodate.com/home/index.html. Consultato il 30 novembre, 2010.
Mercier LT. Spondilite anchilosante. In: Ferri FF. Advisor Clinical Ferri 2011: Diagnosi e trattamento immediato. Philadelphia, Pa.: Mosby Elsevier, 2011. Consultato il 30 novembre, 2010.
Yu DT. Trattamento e la prognosi della spondilite anchilosante negli adulti. http://www.uptodate.com/home/index.html. Consultato il 30 novembre, 2010.
Inman RD. Sottoinsiemi cliniche delle spondiloartropatie: spondilite anchilosante. In: Goldman L, et al. Cecil Medicine. 23a ed. Philadelphia, Pa.: Saunders Elsevier, 2008. Consultato il 30 novembre, 2010.
Van der Linden SM, et al. Spondilite anchilosante. In: Firestein GS, et al. Kelley Textbook of Rheumatology. 8 ed. Philadelphia, Pa.: Saunders Elsevier, 2009. Consultato il 30 novembre, 2010.