Ultimo Aggiornamento 3 Febbraio 2020
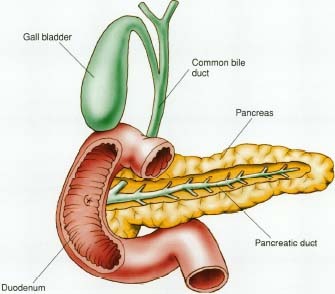
La pancreatite è un’infiammazione del pancreas. Il pancreas è una ghiandola che si trova nascosta dietro lo stomaco nella parte superiore dell’addome. Il pancreas produce enzimi che aiutano la digestione e ormoni che aiutano a regolare il modo in cui il corpo processa il glucosio.
La pancreatite si può verificare come pancreatite acuta, che significa che appare all’improvviso e dura per giorni, o può verificarsi come pancreatite cronica.
Casi lievi di pancreatite possono andare via senza trattamento, ma i casi gravi possono causare complicanze potenzialmente letali.
Sintomi
Segni e sintomi di pancreatite possono variare, a seconda del tipo.
Segni e sintomi di pancreatite acuta includono:
- Dolore addominale superiore
- Dolore addominale che si irradia alla schiena
- Dolore addominale che si avverte dopo aver mangiato
- Nausea
- Vomito
Segni e sintomi dipancreatite cronica includono:
- Dolore addominale superiore
- Indigestione
- Perdita di peso
- Feci maleodoranti e oleose (steatorrea)
Fissare un appuntamento con il medico se si dispone di persistente dolore addominale. Richiedere immediatamente assistenza medica se il dolore addominale è così grave che non si riesce a stare fermi o a trovare una posizione antalgica.
Cause
Cosa succede nella pancreatite
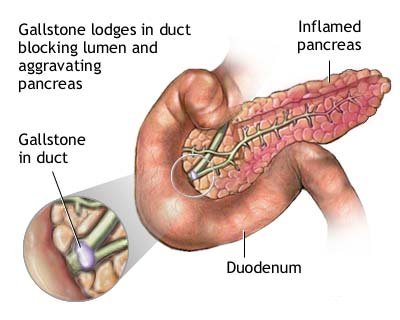
La pancreatite si verifica quando gli enzimi digestivi prodotti nel pancreas si attivano causando danni all’organo.
Durante la normale digestione, gli enzimi pancreatici inattivati si muovono attraverso condotti nel pancreas e viaggiano nell’intestino tenue, dove gli enzimi si attivano per aiutare la digestione. Nella pancreatite, gli enzimi si attivano mentre sono ancora nel pancreas. Questo fa sì che gli enzimi irritino le cellule del pancreas, provocando l’infiammazione e i segni ed i sintomi associati alla pancreatite.
Con ripetuti attacchi di pancreatite acuta, possono verificarsi danni al pancreas e portare alla pancreatite cronica. A seguito di questo può formarsi del tessuto cicatriziale nel pancreas, causando la perdita della funzionalità dell’organo. Un mal funzionamento del pancreas possono causare problemi di digestione e il diabete.
La pancreatite ha molte cause
Un certo numero di cause sono state identificate per la pancreatite acuta e cronica, tra cui:
- Alcolismo
- Calcoli biliari
- Chirurgia addominale
- Alcuni farmaci
- Fumo di sigaretta
- La fibrosi cistica
- Colangiopancreatografia retrograda endoscopica
- Storia familiare di pancreatite
- Elevati livelli di calcio nel sangue (ipercalcemia)
- Alti livelli dell’ormone paratiroideo nel sangue (iperparatiroidismo)
- Alti livelli di trigliceridi nel sangue (ipertrigliceridemia)
- Infezioni
- Lesioni all’addome
- Cancro del pancreas
Complicazioni
La pancreatite può causare gravi complicazioni, tra cui:
- Problemi respiratori. La pancreatite acuta può causare cambiamenti chimici nel corpo che influenzano la funzione dei polmoni, causando un pericoloso calo dei livelli ossigeno nel sangue.
- Diabete. Danni alle cellule che producono insulina nel pancreas dati dalla pancreatite cronica possono portare al diabete.
- Infezione. La pancreatite acuta può rendere il pancreas vulnerabile a batteri e infezioni.
- Insufficienza renale. La pancreatite acuta può causare insufficienza renale.
- La malnutrizione. Sia la pancreatite acuta che quella cronica possono causare una diminuzione degli enzimi necessari. Questo può portare a malnutrizione.
- Il tumore al pancreas. Una infiammazione di lunga data nel pancreas causata dalla pancreatite cronica è un fattore di rischio per lo sviluppo del cancro al pancreas.
- Pseudocisti. La pancreatite acuta può causare delle pseudocisti che possono causare complicazioni quali emorragie interne e infezioni.
Diagnosi
I test e le procedure utilizzate per diagnosticare la pancreatite includono:
- Gli esami del sangue per cercare elevati livelli di enzimi pancreatici
- Esame delle feci per misurare i livelli di grasso che potrebbero suggerire che il sistema digerente non assorbe i nutrienti
- Tomografia computerizzata (TaC) per cercare i calcoli biliari e valutare il grado di infiammazione del pancreas
- Ecografia addominale per cercare una infiammazione del pancreas
- Ecografia endoscopica per cercare infiammazioni e blocchi nel dotto pancreatico o dotto biliare
- Risonanza magnetica (MRI) per cercare anomalie nel pancreas cistifellea, e condotti
- Il medico può raccomandare altri test, a seconda della situazione.

Trattamenti
Il trattamento per la pancreatite di solito richiede ospedalizzazione. Una volta che la condizione è stabilizzata e l’infiammazione del pancreas è controllata, i medici possono curare la causa della pancreatite.
L’ospedalizzazione per stabilizzare la pancreatite
Il Trattamento iniziale per aiutare a controllare l’infiammazione nel pancreas può includere:
- Digiuno. Smettere di mangiare per un paio di giorni in ospedale per dare al pancreas la possibilità di recuperare. Una volta che l’infiammazione nel pancreas è controllata, si può iniziare a bere liquidi e mangiare cibi leggeri. Con il tempo, si può tornare alla dieta normale.
- Farmaci per il dolore. La pancreatite può causare dolore .
- Per fluidi via endovenosa . Durante l’infiammazione il corpo dedica energie e fluidi per riparare il pancreas, si può quindi diventare disidratati.
Trattare la causa di pancreatite
Una volta che la pancreatite è sotto controllo, il medico è in grado di trattare la causa sottostante della pancreatite. Il trattamento dipende dalla causa , ma esempi di trattamento possono comprendere:
- Procedure per rimuovere le ostruzioni dei dotti biliari. Una procedura chiamata colangiopancreatografia retrograda endoscopica (ERCP) utilizza un lungo tubo con una telecamera alla fine per esaminare il pancreas e le vie biliari.
- Intervento chirurgico alla cistifellea. Se i calcoli biliari sono la causata della pancreatite, il medico può raccomandare un intervento chirurgico per rimuovere la colecisti (colecistectomia).
- Chirurgia del pancreas. La chirurgia può essere necessaria per drenare liquido dal pancreas o per rimuovere tessuto malato.
- Trattamento per la dipendenza da alcol.
Ulteriori trattamenti per la pancreatite cronica
La pancreatite cronica può richiedere ulteriori trattamenti, a seconda della situazione.Questi possono comprendere:
- La gestione del dolore. La pancreatite cronica può causare dolori addominali persistenti. Il medico può consigliare farmaci per controllare il dolore o può fare riferimento a uno specialista del dolore. Il forte dolore può essere alleviato con un intervento chirurgico per bloccare i nervi che inviano segnali di dolore dal pancreas al cervello.
- Enzimi per migliorare la digestione. integratori di enzimi pancreatici possono aiutare il corpo nel processo di ripartizione dei nutrienti . Enzimi pancreatici sono presi in compresse ad ogni pasto.
- Modifiche alla dieta. Il medico può fare riferimento a un dietista che può aiutare a pianificare diete a basso contenuto di grassi e ad alto contenuto di nutrienti.
Pancreatite: acuta e cronica. American College of Gastroenterology. http://patients.gi.org/topics/pancreatitis-acute-and-chronic/.
Terapie complementari alla pancreatite. Fondazione nazionale del pancreas. https://pancreasfoundation.org/patient-information/chronic-pancreatitis/complimentary-pancreatitis-therapies/.
Garcia-Alonzo FA, et al. Malattia legata ai calcoli biliari negli anziani: c’è spazio per migliorare? Malattie e scienze digestive. 2015; 60: 1770.
Conwell DL, et al. Linee guida di pratica dell’American Pancreatic Association nella pancreatite cronica: rapporto basato sull’evidenza su linee guida diagnostiche. Pancreas. 2014; 43: 1143.