Ultimo Aggiornamento 3 Febbraio 2020
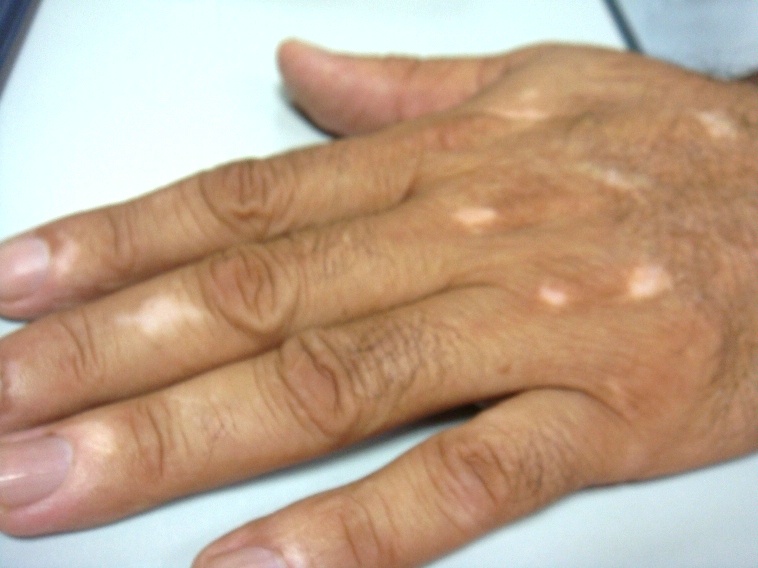
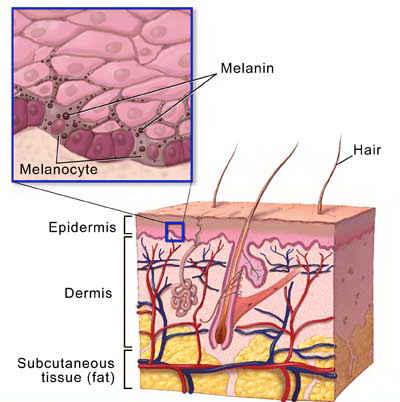
La vitiligine è un disordine della pigmentazione in cui le cellule che producono pigmento vengono distrutte. Come risultato, compaiono sulla pelled elle zone bianche in diverse parti del corpo. Zone simili compaiono anche su entrambe le membrane mucose (tessuti che rivestono l’interno della bocca e del naso) e sulla retina (lo strato interno del bulbo oculare). Il pelo che cresce in zone colpite da vitiligine si trasforma a volte in bianco.
La causa della vitiligine non è nota, ma i medici e i ricercatori hanno diverse teorie. C’è una forte evidenza che le persone con vitiligine abbiano una causa ereditaria nello specifico un gruppo di tre geni che li rendono suscettibili alla depigmentazione.
L’opinione più largamente accettata è che la depigmentazione si verifichi del fatto che la vitiligine sia una malattia autoimmune, ovvero una malattia in cui il sistema immunitario di una persona reagisce contro il proprio corpo.
In tutte le persone vengono prodotte proteine chiamate citochine, nella vitiligine, pare contribuiscano a far morire le cellule che producono pigmento. Alcune persone hanno riferito che anche un singolo evento come una esposizione al sole eccessiva o un forte stress emotivo hanno provocato in loro la vitiligine, tuttavia questi eventi non stati dimostrati scientificamente come cause della vitiligine.
Chi è affetto da vitiligine?
Approssimativamente tra 0,5 e 1 per cento della popolazione mondiale, o come molti amano stimare oltre 65 milioni di persone, hanno la vitiligine. Nella sola europa, da 1 a 2 milioni di persone hanno questo disordine.
Nella metà delle persone che ha la vitiligine essa si sviluppa prima dei 20 anni, la maggior parte delle persone invece la sviluppa prima del loro quarantesimo compleanno. La malattia colpisce maschi e femmine e di tutte le etnie allo stesso modo, tuttavia, è più evidente nelle persone con pelle scura.
La vitiligine sembra essere un po ‘più comune nelle persone con malattie autoimmuni, tra cui l’ipertiroidismo (iperattività della ghiandola tiroide), insufficienza surrenalica (la ghiandola surrenale non produce una quantità sufficiente di un ormone chiamato corticosteroide), alopecia areata, e l’anemia perniciosa (basso livello di globuli rossi causato dal fallimento del corpo di nell’assorbire la vitamina B12).
Per gli scienziati però non si conosce il motivo per cui vi sia l’associazione tra vitiligine e queste malattie autoimmuni. Tuttavia, molte persone con vitiligine non hanno altre malattie autoimmuni.
La vitiligine può anche essere ereditaria, cioè, trasmettersi all’interno delle femiglie. I bambini i cui genitori hanno questa malattia hanno maggiori probabilità di sviluppare la vitiligine. Infatti, il 30 per cento delle persone con vitiligine hanno almeno un episiodio familiare di questa malattia.
Tuttavia, solo il 5-7 per cento dei bambini contrae la vitiligine, anche se un genitore ne è affetto, e la maggior parte delle persone con vitiligine non ha una storia familiare della malattia.

Sintomi
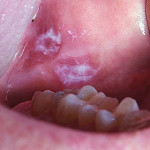
Le persone che sviluppano la vitiligine di solito presentano piccole zone bianche sulle pelle (depigmentazione). Queste zone sono più comunemente sulle zone esposte al sole del corpo, comprese le mani, piedi, braccia, viso e labbra. Altri spazi dove spesso si presentano queste zone bianche sono le ascelle e l’inguine,ma anche intorno alla bocca, occhi, narici, ombelico, genitali e retto.
La vitiligine compare generalmente in uno dei tre tipi:
- Vitiligine focale – depigmentazione limitata a una o poche aree
- Segmentata – zone depigmentate che si sviluppano su un lato del corpo
- Generalizzata – il modello più comune. La depigmentazione si verifica simmetricamente su entrambi i lati del corpo.
Oltre alle macchie bianche della pelle, le persone con vitiligine possono avere ingrigimento precoce dei capelli, ciglia, sopracciglia e barba. Le persone con pelle scura possono spesso notare una perdita di colore all’interno della bocca.
Le macchine possono diffondersi col tempo?
La vitiligine generalmente resta localizzata ad una parte del corpo e non si diffonde. Non c’è modo però di prevedere se la vitiligine generalizzata si diffonderà. Per alcune persone, le zone depigmentate non si diffondono.
Va detto però che la malattia è generalmente progressiva, è quindi possibile che nel corso del tempo le macchie bianche si estenderanno ad altre zone del corpo. Per alcune persone, la vitiligine si diffonde lentamente, nel corso di molti anni. Per gli altri, la diffusione avviene rapidamente. Alcune persone hanno riferito di depigmentazione ulteriori a seguito di forte stress psichico e fisico.
Diagnosi
La diagnosi di vitiligine viene fatta sulla base di un esame fisico, anamnesi, e prove di laboratorio.
Se la vitiligine è sospetta, il medico tenterà tramite l’anamnesi di raccogliere quanti più particolari possibili per formulare una diagnosi. I fattori importanti nella diagnosi includono una storia familiare di vitiligine, una eruzione cutanea , un eritema solare, o traumi della pelle che si sono verificato presso il sito della vitiligine 2 o 3 mesi prima di iniziare la depigmentazione, lo stress o malattie fisiche, e incanutimento precoce dei capelli (prima dei 35 anni). Inoltre, il medico potrebbe accertarsi se avete malattie autoimmuni.
Per aiutare a confermare la diagnosi, il medico può prelevare un piccolo campione (biopsia) della pelle da esaminare al microscopio. Nella vitiligine, il campione di pelle in genere mostra una totale assenza di melanociti che sono appunto i produttori di pigmento.
D’altra parte, la presenza di cellule infiammate nel campione può suggerire che sia un’altra la condizione responsabile per la perdita di pigmento.
Poiché la vitiligine può essere associata ad anemia perniciosa o ipertiroidismo, il medico può anche varare l’ipotesi di effettuare esami del sangue per controllare la funzione della tiroide o i valori delle emazie. Per alcuni pazienti, il medico può consigliare un esame oculistico per verificare la presenza di uveite (infiammazione di una parte dell’occhio), che si verifica a volte con la vitiligine.
Opzioni di trattamento disponibili
L’obiettivo principale del trattamento della vitiligine è di migliorarne l’aspetto. La terapia per la vitiligine richiede molto tempo, che di solito deve essere continuata per 6-18 mesi. La scelta della terapia dipende dal numero di macchie bianche, la loro ubicazione, le dimensioni e la loro diffusione, ma sopratutto dal tipo di trattamento preferito dal paziente.
Ogni paziente risponde in modo diverso alla terapia, e un particolare trattamento potrebbe non funzionare per tutti. attuali opzioni di trattamento per la vitiligine comprendono farmaci, chirurgia e terapie aggiuntive (utilizzate insieme a trattamenti chirurgici o medici).
Terapie complementari
In aggiunta alle terapie mediche e chirurgiche, ci sono molte cose che potete fare da soli per proteggere la pelle, e ridurre la comparsa di macchie bianche. Ma sopratutto per far fronte con gli aspetti emotivi della vitiligine:
- Filtri solari . Persone che hanno la vitiligine, in particolare quelli con pelle chiara, dovrebbero ridurre al minimo l’esposizione al sole e utilizzare una protezione solare che fornisca protezione da entrambi i raggi UVA e UVB.
- Cosmetici . Alcuni pazienti con vitiligine preferiscono coprire le zone bianche cone del trucco. Questi prodotti cosmetici possono essere particolarmente efficaci per le persone in cui la vitiligine sia limitata a zone molto esposte del corpo.
- Consulenza e sostegno psicologico . Molte persone affette da vitiligine trovano utile ottenere una consulenza da un professionista della salute mentale. Un consulente per la salute mentale può offrire sostegno e aiuto nel far fronte alla vitiligine. Può essere di grande aiuto visto che l’impatto psicologico di questa malattia è molto forte.
Speranze dalla ricerca
Negli ultimi due decenni, la ricerca nel ruolo che svolgono melanociti nella vitiligine è notevolmente aumentato. Una varietà di innovazioni tecniche, come la mappatura genetica e la clonazione, hanno permesso progressi relativamente rapidi nella conoscenza dei melanociti a livello cellulare e molecolare.
I ricercatori stanno guardando la risposta immunitaria, per vedere se è possibile interrompere certi segnali emessi dai melanociti in modo che possano contribuire a fermare la diffusione della depigmentazione. Si spera quindi che nei prossimi anni si possa realmente avere una cura efficace a questa malattia.
Referenze
Grimes PE. Vitiligine: gestione e prognosi. http://www.uptodate.com/home.
Felsten LM, et al. Vitiligine: una panoramica completa. Diario dell’American Academy of Dermatology. 2011; 65: 493.
Fleissig E, et al. Rischio di perdita dell’udito neurosensoriale in pazienti con vitiligine. Audiologia e neurotologia. 2013; 18: 240.
Craiglow BG, et al. Tofacitinib citrato per il trattamento della vitiligine: terapia orientata alla patogenesi. JAMA Dermatology. 2015; 151: 1110.
Vitiligine. American Academy of Dermatology. https://www.aad.org/public/diseases/a-z/vitiligo-treatment
Domande e risposte sulla vitiligine. Istituto nazionale di artrite e malattie muscoloscheletriche e della pelle. http://www.niams.nih.gov/Health_Info/Vitiligo/default.asp.