Ultimo Aggiornamento 21 Gennaio 2018
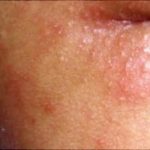
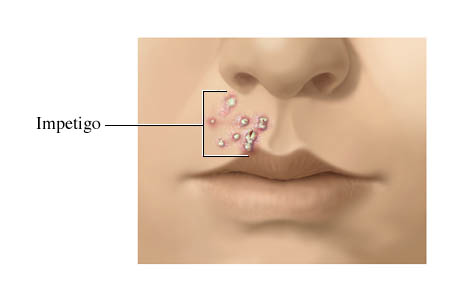
L’Impetigine è un’infezione della pelle molto contagiosa, che colpisce soprattutto neonati e bambini. Di solito appare con piaghe rosse sul viso, soprattutto intorno al naso e la bocca. Anche se normalmente si verifica quando i batteri entrano nella pelle in seguito a tagli o punture di insetti, può anche svilupparsi in una pelle che è perfettamente sana.
L’ Impetigine è raramente grave, e generalmente viene eliminata da solo in due o tre settimane. Ma poiché a volte può portare a complicazioni, il pediatra può decidere di trattare l’impetigine con un unguento antibiotico o con antibiotici per via orale.
Il bambino può solitamente tornare a scuola spesso entro le 24 ore dall’inizio della terapia antibiotica.
Sintomi
Segni e sintomi di impetigine sono:
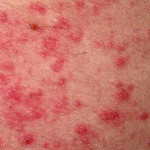
- Rosse piaghe che trasudano per qualche giorno e poi formano una crosta giallo-marrone
- Prurito
- Vescicole piene di liquido
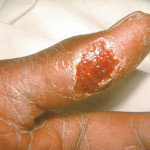
- Nella forma più grave, dolorose piaghe di liquido o piene di pus che si trasformano in ulcere profonde
Tipi di impetigine
Impetigine contagiosa, conosciuta anche come impetigine non-bollosa. La forma più comune di impetigine è contagiosa , inizia di solito come una piaga rossa sul viso del bambino, più spesso intorno al naso e alla bocca.
Il bambino non dovrebbe avere la febbre con questo tipo di impetigine, ma potrebbe avere gonfiore dei linfonodi nella zona interessata. E perché è altamente contagiosa, basta toccare o graffiare le piaghe che possono diffondere l’infezione ad altre parti del corpo.
Impetigine bollosa. Questo tipo colpisce soprattutto neonati e bambini di età inferiore ai 2 anni.
Ecthyma. Questa forma più grave di impetigine penetra più in profondità il secondo strato di pelle (derma).
Cause
Due tipi di batteri causano l’impetigine – Staphylococcus aureus (stafilococco), che è più comune e lo Streptococcus pyogenes (streptococco). Entrambi i tipi di batteri possono vivere senza danni sulla pelle fino a che non entrano attraverso un taglio o una ferita e causare un’infezione.
Negli adulti, l’impetigine è solitamente il risultato di lesioni alla pelle, spesso da un’altra patologia dermatologica come la dermatite. I bambini sono spesso infettati attraverso una raschiatura, un taglio o puntura d’insetto, ma possono anche sviluppare impetigine senza avere alcun danno notevole alla pelle.
Si è esposti ai batteri che causano l’impetigine, quando si entra in contatto con le piaghe di qualcuno che è infetto o con oggetti che hanno toccato, come vestiti, lenzuola, asciugamani e perfino giocattoli.
Fattori di rischio
Anche se chiunque può sviluppare l’impetigine, i bambini dai 2 ai 6 anni e i neonati sono più spesso infetti. I bambini sono particolarmente suscettibili alle infezioni, perché il loro sistema immunitario è ancora in via di sviluppo.
I fattori che aumentano il rischio di impetigine sono:
- Essere di età compresa tra i 2-6 anni
- Frequentare la scuola
- Il contatto diretto con un adulto o bambino che ha impetigine o con asciugamani contaminati, lenzuola o indumenti
- Caldo, umido
- Partecipazione a sport che comportano contatto pelle-a-pelle, come il calcio
- Pre-esistente dermatite cronica, la dermatite atopica soprattutto
- Gli anziani e le persone con diabete o con un sistema immunitario compromesso sono particolarmente a rischio di sviluppare ecthyma, una forma più profonda e più grave di impetigine.
Complicazioni
L’Impetigine in genere non è pericolosa, ma a volte può provocare complicazioni rare ma gravi, tra cui:
Poststreptococcal glomerulonefrite . Questa infiammazione del rene puòo svilupparsi dopo un’infezione da streptococco, come mal di gola o impetigine. Essa si verifica quando gli anticorpi formati come conseguenza dell’ infezione filtrano i residui nei reni. Sebbene la maggior parte delle persone guariscano senza alcun danno durevole, la PSGN può portare ad insufficienza renale cronica.
Cellulite. Questa grave infezione potenzialmente colpisce i tessuti sottostanti la pelle e, infine, può diffondersi ai linfonodi e al sangue. Se non curata, la cellulite può rapidamente diventare pericolosa per la vita.
MRSA. l’infezione MRSA è composta da un ceppo di batteri stafilococco che resiste alla maggior parte degli antibiotici. Può causare gravi infezioni della pelle che si espandono e peggiorano rapidamente e sono estremamente difficili da curare.
Diagnosi
I medici di solito diagnosticno l’impetigine, considerando segni ed i sintomi e la storia medica guardando le piaghe . Il medico può chiedere di eventuali recenti tagli, graffi o punture di insetti per l’area interessata.
Una coltura batterica può essere necessaria per confermare la diagnosi o per escludere altre cause.
Trattamenti
Il trattamento mira ad accelerare la guarigione delle piaghe, migliorare l’aspetto della pelle e limitare la diffusione dell’infezione. Come l’impetigine è trattata dipende da diversi fattori, tra cui il tipo di impetigine e la gravità dell’infezione. I trattamenti includono:
- Misure igieniche. A volte il medico può scegliere di trattare i casi minori di impetigine solo con misure igieniche. Mantenere la pelle pulita può aiutare infezioni lievi a guarire da sole.
- antibiotici topici.
- Gli antibiotici orali.
Kliegman RM, et al. Nelson Textbook of Pediatrics. 19 ° ed. Philadelphia, Pa .: Saunders Elsevier; 2011. http://www.mdconsult.com/das/book/body/208746819-6/0/1608/0.html. Consultato il 26 febbraio 2013.
Habif TP. Dermatologia clinica: una guida a colori di diagnosi e terapia. 5 ° ed. Edimburgo, Regno Unito; New York, NY: Mosby Elsevier; Del 2010. Consultato il 26 febbraio 2013.
Baddour LM. Impetigine. http://www.uptodate.com/home. Consultato il 26 febbraio 2013.
AskMayoExpert. Impetigine. Rochester, Minnesota .: Mayo Fondazione per l’educazione medica e la ricerca; Del 2012.
Ferri FF. Advisor clinica di Ferri 2013: 5 libri a 1. Philadelphia, Pa .: Mosby Elsevier; Del 2012. Consultato il 27 febbraio, 2013.
cura impetigine. American Academy of Pediatrics. Consultato il 27 febbraio, 2013.
Wolff K, et al. Colore Atlas di Fitzpatrick e Sinossi of Clinical Dermatology.6th ed. New York, NY: The McGraw-Hill; 2009. http://www.accessmedicine.com/resourceTOC.aspx?resourceID=45. Consultato il 28 Febbraio 2013.
Baddour LM. Informazioni per il paziente: Impetigine (al di là delle nozioni di base). http://www.uptodate.com/home. Consultato il 28 Febbraio 2013.