Ultimo Aggiornamento 8 Novembre 2018
La bradicardia è una frequenza cardiaca più lenta del normale. Il cuore batte di solito tra le 60 e 100 volte al minuto in un adulto a riposo. Se si dispone di bradicardia , il cuore batte meno di 60 volte al minuto.
La bradicardia può essere un problema serio se il cuore non pompa abbastanza sangue ricco di ossigeno al corpo. Per alcune persone, tuttavia, la bradicardia non provoca sintomi o complicanze.
Un pacemaker impiantato e altri trattamenti possono correggere la bradicardia e aiutare il cuore a mantenere una frequenza appropriata.
Sintomi
Se si dispone di bradicardia, il cervello e gli altri organi non possono ottenere la fornitura di ossigeno di cui hanno bisogno. Di conseguenza, potrebbero verificarsi questi sintomi:
- Svenimento
- Vertigini
- Debolezza
- Fatica
- Mancanza di fiato
- Dolori al torace
- Confusione o problemi di memoria
- Affaticamento precoce durante l’attività fisica
Quando un rallentamento del battito cardiaco è normale
Una frequenza cardiaca a riposo più lenta di 60 battiti al minuto può essere normale per alcune persone, in particolare per giovani adulti e atleti. Per queste persone, la bradicardia non è considerata un problema di salute.
Se ci si sente deboli, si hanno difficoltà respiratorie o dolore al petto, chiamare il 118. Cercare sempre cure di emergenza se si presentano questi sintomi.
Cause
La bradicardia è causata da qualcosa che sconvolge i normali impulsi elettrici del cuore. Molte cose possono causare o contribuire a creare problemi con il sistema elettrico del cuore, tra cui:
- Danni al tessuto cardiaco causati dall’invecchiamento
- Danni ai tessuti cardiaci da malattie cardiache o infarto
- Pressione sanguigna alta (ipertensione)
- Cardiopatia congenita
- L’infezione del tessuto cardiaco (miocardite)
- Una complicazione di chirurgia cardiaca
- Ipoattività della ghiandola tiroide (ipotiroidismo)
- Squilibrio di elettroliti, sostanze necessarie per condurre gli impulsi elettrici
- Apnea notturna ostruttiva
- Malattie infiammatorie, come la febbre reumatica o il lupus
- Emocromatosi, l’accumulo di ferro negli organi
- Farmaci, compresi alcuni farmaci per altri disturbi del ritmo cardiaco, pressione alta e psicosi
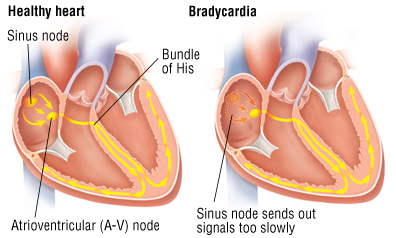
Il ritmo del cuore è normalmente controllato da un pacemaker naturale – il nodo del seno – situato nell’atrio destro. Il nodo del seno produce impulsi elettrici che innescano ogni battito cardiaco.
Dal nodo del seno, gli impulsi elettrici viaggiano attraverso gli atri, provocando in questi la contrazione che pompa il sangue nei ventricoli. Gli impulsi elettrici poi arrivano ad un ammasso di cellule chiamato nodo atrioventricolare (nodo AV).
Il nodo AV trasmette il segnale ad una raccolta specializzata di cellule chiamato fascio di His. Queste cellule trasmettono il segnale lungo un ramo al servizio del ventricolo sinistro e un ramo di destra al servizio del ventricolo destro. Quando l’impulso elettrico viaggia lungo questi rami, i ventricoli pompano il sangue. Il ventricolo destro invia sangue povero di ossigeno ai polmoni e il ventricolo sinistro invia sangue ricco di ossigeno al corpo.
La bradicardia si verifica quando i segnali elettrici rallentano o sono bloccati.
Problemi al nodo del seno
La bradicardia spesso inizia nel nodo del seno. Un rallentamento del battito cardiaco può verificarsi a causa di:
- Impulsi elettrici più lenti del normale
- Pause negli impulsi
- Un impulso elettrico bloccato
In alcune persone i problemi del nodo del seno possono provocare alternata frequenza cardiaca lenta e veloce (sindrome della bradicardia-tachicardia).
Blocco cardiaco (blocco atrioventricolare)
La bradicardia può verificarsi anche a causa dei segnali elettrici trasmessi attraverso gli atri che non vengono trasmessi ai ventricoli (blocco cardiaco o blocco atrioventricolare). L’interruzione del segnale elettrico si può verificare nel nodo AV, il fascio di His, o da qualche parte lungo i rami destro e sinistro che trasmettono segnali elettrici ai ventricoli. I blocchi cardiaci sono classificati in base al grado in cui i segnali raggiungono le principali camere di pompaggio del cuore (ventricoli).
Blocco cardiaco di primo grado.
Nella forma più lieve del blocco cardiaco, tutti i segnali elettrici dagli atri arrivano ai ventricoli, ma il segnale è leggermente rallentato . Il blocco cardiaco di primo grado, raramente causa sintomi e di solito non necessita di nessun trattamento se non ci sono altre anomalie nella conduzione del segnale elettrico.
Blocco cardiaco di secondo grado
In questo blocco, non tutti i segnali elettrici raggiungono i ventricoli, determinando così un ritmo più lento ed a volte irregolare.
Blocco cardiaco di terzo grado o completo
Nel terzo blocco cardiaco, nessuno degli impulsi elettrici dagli atri raggiunge i ventricoli. Quando questo accade, quando il fascio di His o altri tessuti dei ventricoli funzionano come pacemaker per i ventricoli. Questi sostituti creano come risultato impulsi elettrici lenti e talvolta inaffidabili per controllare il battito dei ventricoli.
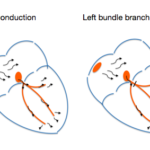
Blocco di branca.
L’interruzione di un segnale elettrico da qualche parte nella branca destra o sinistra verso la fine del percorso di impulsi elettrici -è chiamato un blocco di branca. Il blocco di branca è stato ampiamente descritto in questo articolo.
Complicazioni
Le complicanze della bradicardia non trattata variano a seconda di quanto la frequenza cardiaca rallenta, di dove il problema di conduzione elettrica si verifica e dal tipo di danni che possono essere presenti nel tessuto cardiaco. Se la bradicardia è abbastanza significativa da causare sintomi, possibili complicanze del rallentamento del battito cardiaco possono essere:
- Svenimenti frequenti
- Incapacità del cuore di pompare sufficiente sangue (insufficienza cardiaca)
- Improvviso arresto cardiaco o decesso improvviso.
Fattori di rischio
Età
- Un fattore di rischio chiave per la bradicardia è l’età. I problemi di cuore, che sono spesso associati con la bradicardia, sono più comuni negli anziani.
Fattori di rischio legati alle malattie cardiache
La bradicardia è spesso associata a danni al tessuto cardiaco di un certo tipo di malattie cardiache. Pertanto, fattori che aumentano il rischio di malattie cardiache possono anche aumentare il rischio di bradicardia. Cambiamenti dello stile di vita o trattamenti medici possono diminuire il rischio di malattie cardiache associate con i seguenti fattori:
- Alta pressione sanguigna
- Il colesterolo alto
- Fumo
- Uso di alcol
- Uso di sostanze illegali
- Stress psicologico o ansia
Diagnosi
Il medico può ordinare una serie di test per misurare la frequenza cardiaca, stabilire un collegamento tra un battito cardiaco lento e i sintomi, e individuare le condizioni che possono causare bradicardia.
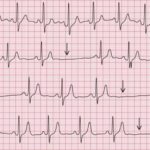
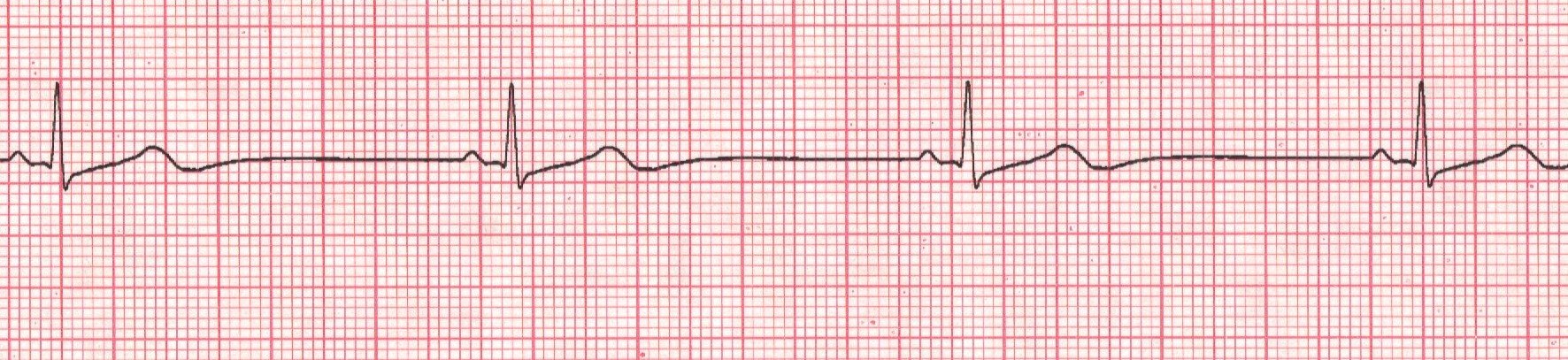
- Elettrocardiogramma (ECG)
- Questo è uno strumento primario per la valutazione della bradicardia.
Il medico può anche utilizzare un dispositivo portatile per fornire ulteriori informazioni sulla frequenza cardiaca e per contribuire a stabilire una correlazione tra un rallentamento del battito cardiaco e la comparsa dei sintomi. Questi dispositivi includono:
- Holter. Questo dispositivo di ECG portatile è portato in tasca o indossato su una tracolla. Registra l’attività del cuore per un intero periodo di 24 ore, e fornisce al medico un lungo report riguardo il ritmo cardiaco.
- Registratore di eventi. Questo dispositivo portatile ECG ha lo scopo di monitorare l’attività cardiaca per poche settimane o alcuni mesi. Si attiva solo quando si verificano sintomi che possono essere correlati ad un rallentamento del battito cardiaco.
Il medico può anche usare un monitor ECG durante l’esecuzione di altri test per comprendere l’impatto della bradicardia. Questi test includono:
- Tilt test. Questo test aiuta il medico a capire meglio come la bradicardia contribuisce a manifestare svenimenti.
- Prova da sforzo. Il medico può controllare la frequenza cardiaca mentre si cammina su un tapis roulant o una bicicletta stazionaria per vedere se la frequenza cardiaca aumenta in modo adeguato in risposta all’attività fisica.
Laboratorio e altri test
Il medico può prescrivere esami del sangue per lo screening delle condizioni di fondo che possono contribuire alla bradicardia, come un’infezione, ipotiroidismo o uno squilibrio elettrolitico. Se l’apnea del sonno è sospettata come fattore scatenante della bradicardia, è possibile sottoporsi a test per monitorare il sonno.
Trattamenti
Il trattamento per la bradicardia dipende dal tipo di problema di conduzione elettrica, la gravità dei sintomi, e la causa della frequenza cardiaca lenta.
Trattamento dei disturbi di fondo
Se un sottostante disordine, come l’ipotiroidismo o l’apnea ostruttiva notturna, sono la causa della bradicardia, il trattamento del disturbo può correggere il problema.
Cambiamento dei farmaci
Un certo numero di farmaci, tra cui alcuni farmaci per il cuore , possono causare bradicardia. Il medico controllerà i farmaci che si stanno assumendo e raccomandarà trattamenti alternativi. Cambiando i farmaci o abbassando dosaggi spesso si possono risolvere i problemi relativi al battito cardiaco. Quando trattamenti alternativi non sono possibili e i sintomi richiedono un trattamento, un pacemaker è necessario.
Pacemaker
Un pacemaker è un dispositivo a batteria delle dimensioni di un telefono cellulare che è impiantato sotto la clavicola. I fili del dispositivo vengono inseriti attraverso le vene e nel cuore. Elettrodi alla fine dei fili sono attaccati ai tessuti del cuore. Il pacemaker controlla la frequenza cardiaca e genera impulsi elettrici se necessario per mantenere una frequenza appropriata.
La maggior parte dei pacemaker cattura e registra le informazioni che il cardiologo può utilizzare per monitorare il cuore.
Case report: Bradicardia sinusale. 12 febbraio 2011.
Tomaselli GF. Le bradiaritmie. In: Fauci AS, et al. Harrison Principi di Medicina Interna. 17 ed. New York, NY: The McGraw Hill Companies, 2008.